মলদ্বারের ক্যান্সার এর চিকিৎসার জন্য ভারতের সেরা চিকিৎসকগণ
মলদ্বারের ক্যান্সার এর চিকিৎসার জন্য ভারতের সেরা হাসপাতালগুলো
- শহর: New Delhi, India
- স্বীকৃতি: NABH
হাসপাতালের কথা
- প্রকৃত চিকিৎসা সেবা প্রদানের জন্য ভেঙ্কটেশ্বর হাসপাতালে অত্যাধুনিক প্রযুক্তি এবং নিবেদিত স্বাস্থ্যসেবা পেশাদারদের এক ছাদের নিচে একত্রিত করা হয়েছে। হাসপাতালের পেশাদাররা সবচেয়ে অত্যাধুনিক যন্ত্রপাতি এবং তথ্য প্রযুক্তি ব্যবহার করে তাদের রোগীদের সম্ভাব্য সর্বোত্তম চিকিৎসা প্রদানের জন্য একটি দল হিসাবে একসাথে কাজ করে।
- ভেঙ্কটেশ্বর হাসপাতালের লক্ষ্য হল অত্যন্ত দক্ষ বিশেষজ্ঞদের একটি দল দ্বারা প্রমাণ-ভিত্তিক, নৈতিক ক্লিনিকাল অনুশীলন এবং অত্যাধুনিক প্রযুক্তি ব্যবহার করে স্বাস্থ্যসেবায় বিশ্বব্যাপী শ্রেষ্ঠত্ব অর্জন করা।
- শহর: Gurugram, India
হাসপাতালের কথা
- গুরুগ্রামের ডিএলএফ সাইবার সিটির কাছে অবস্থিত, নারায়না সুপারস্পেশালিটি হাসপাতাল দিল্লি এনসিআর অঞ্চলের অন্যতম শীর্ষ চিকিৎসা সুবিধা, যা মানুষের চাহিদা পূরণ করে। মানসম্পন্ন চিকিৎসা সেবা এবং রোগীর সেবার প্রতি দায়বদ্ধতার জন্য পরিচিত, হাসপাতালটি পরিকল্পিত এবং সুসজ্জিত বিভাগ সহ একটি অত্যাধুনিক সুবিধা, যার মধ্যে একটি প্রশস্ত OPD এলাকা এবং রোগীদের আরামদায়ক কক্ষ রয়েছে।
- এটি ইন্দিরা গান্ধী আন্তর্জাতিক বিমানবন্দর থেকে গুরুগ্রামের দিকে ক্লোসেট সুপারস্পেশালিটি হাসপাতাল এবং ডিএলএফ সাইবার সিটির নিকটতম সুপারস্পেশালিটি হাসপাতাল। এটি গুরুগ্রামের প্রধান আবাসিক এলাকার কাছাকাছিও।
- এটি বিখ্যাত নারায়ণ স্বাস্থ্য গ্রুপের অংশ। 2000 সালে, বিখ্যাত কার্ডিয়াক সার্জন ডাঃ দেবী শেট্টি দ্বারা প্রতিষ্ঠিত, এটি ভারতের নেতৃস্থানীয় স্বাস্থ্যসেবা গোষ্ঠীগুলির জন্য একটি হয়ে উঠেছে। ভারতের বেঙ্গালুরুতে সদর দপ্তর অবস্থিত, নারায়না হেলথ এখন মোট 21টি হাসপাতাল নিয়ে গঠিত এবং উত্তর, পশ্চিম ও মধ্য ভারতের অন্যতম প্রধান স্বাস্থ্যসেবা প্রদানকারী হিসেবে আবির্ভূত হয়েছে।
- শহর: Noida, India
- বিশেষ: Multispecialty Hospital
- স্বীকৃতি: NABH
হাসপাতালের কথা
- Fortis Hospital, Noida, stands as one of the oldest and most trusted healthcare institutions in the region, setting a benchmark for comprehensive medical care.
- As the second mega hub hospital in the Fortis Healthcare Group, Fortis Hospital, Noida, upholds a legacy of trust among more than 1.2 million patients. By integrating top-tier professionals with cutting-edge technology, the hospital delivers superior treatment across various medical disciplines.
- Specializing in advanced Neurosciences, Orthopedics, Kidney and Liver Transplant Programmes, Fortis Hospital, Noida has successfully performed over 1,500 transplants, solidifying its reputation as a leader in specialized medical interventions.
মলদ্বারের ক্যান্সার
রেকটাল ক্যান্সার (Rectal Cancer) এক ধরণের ক্যান্সার যা মলদ্বারের কোষে বিকাশ লাভ করে। আপনার মলদ্বারটি মলদ্বারের উপরে সিগময়েড কোলনের (sigmoid colon) নীচে অবস্থিত। মলদ্বারের ভিতরে (রেকটাল ক্যান্সার হিসাবে পরিচিত) এবং কোলনের ভিতরে (কোলন ক্যান্সার নামে পরিচিত) ক্যান্সার সাধারণত কলোরেটাল ক্যান্সার (colorectal cancer) হিসাবে একত্রে উল্লেখ করা হয়। সারা বিশ্বে, কলোরেক্টাল ক্যান্সার মহিলাদের মধ্যে দ্বিতীয় এবং পুরুষদের মধ্যে তৃতীয় সবচেয়ে সাধারণ ক্যান্সার।
যদিও অতীতে, মলদ্বারের ক্যান্সারে আক্রান্তরা বেশিরভাগ দীর্ঘমেয়াদে বেঁচে ছিলেন না, গত কয়েক দশক ধরে উন্নত চিকিত্সার জন্য ধন্যবাদ, যার ফলে রেকটাল ক্যান্সারে আক্রান্ত ব্যক্তিদের মধ্যে বেঁচে থাকার হারে ব্যাপক উন্নতি হয়েছে।
লক্ষণ
প্রাথমিক পর্যায়ে মলদ্বারের ক্যান্সার কোনও সুস্পষ্ট লক্ষণ দেখাতে পারে না। এই রোগটি বিকাশ অব্যাহত রাখার সাথে লক্ষণগুলির মধ্যে অন্ত্রের গতিপথে পরিবর্তন, মলদ্বার রক্তপাত এবং সেইসাথে একটি পাতলা মল অন্তর্ভুক্ত থাকতে পারে। অন্যান্য সংকেত ও লক্ষণও হতে পারে যেমন:
- ক্লান্তি
- ওজন কমা
- মল রক্ত
- ডায়রিয়া এবং / বা কোষ্ঠকাঠিন্য
- ফুলে যাওয়া (Bloating)
- পেটে ব্যথা
- অন্ত্রগুলি খালি করতে না পারার অনুভূতি
যদি আপনার ক্যান্সার মেটাস্ট্যাসাইজস (metastasizes) বা শরীরের অন্যান্য অংশে ছড়িয়ে পড়ে, তবে আপনার ক্যান্সার শরীরে কোথায় রয়েছে তার উপর নির্ভর করে লক্ষণগুলি পৃথক হতে পারে। মেটাস্ট্যাটিক রেকটাল ক্যান্সারের (metastatic rectal cancer) কয়েকটি লক্ষণগুলির মধ্যে রয়েছে:
- ক্রমাগত কাশি
- নিঃশ্বাসের দুর্বলতা
- ক্ষুধামান্দ্য
- ক্লান্তি
- হাড়ের ব্যথা
- জন্ডিস
- হাত-পা ফোলা
- দৃষ্টি বা বক্তৃতা পরিবর্তন
কারণসমূহ
রেকটাল ক্যান্সার শুরু হয় যখন মলদ্বারে আপনার দেহের স্বাস্থ্যকর কোষগুলি তাদের ডিএনএতে (DNA) পরিবর্তন বা মিউটেশন (mutations) বিকাশ করে। একটি কোষের ডিএনএতে (DNA) সমস্ত নির্দেশ থাকে যা কি করা লাগে নির্দেশ দেয়।
এই পরিবর্তনগুলি কোষগুলিকে অনিয়ন্ত্রিতভাবে বৃদ্ধি এবং জীবিত রাখার নির্দেশ দেয়, যেখানে স্বাস্থ্যকর কোষগুলি সাধারণত মারা যায়। এই জমে থাকা কোষগুলি একটি টিউমারে পরিণত হতে পারে।সময়ের সাথে সাথে ক্যান্সার কোষগুলি নিকটস্থ কোনও স্বাস্থ্যকর টিস্যু আক্রমণ করতে এবং ধ্বংস করতে বাড়তে পারে। এবং ক্যান্সারযুক্ত কোষগুলি শরীরের অন্য কোনও অংশে বিস্তৃত হয়ে ভ্রমণ করতে পারে।
সাধারণত, বেশিরভাগ রেকটাল ক্যান্সারের ক্ষেত্রে, এটি স্পষ্ট নয় যে কী রূপান্তরগুলি বাড়ে যা ক্যান্সার সৃষ্টি করে।
কিছু উত্তরাধিকারসূত্রে জিনের মিউটেশনও (Inherited gene mutations) রয়েছে যা এ ক্যান্সারের ঝুঁকি বাড়িয়ে দিতে পারে। এর মধ্যে একটি লিচ সিনড্রোম (Lynch syndrome) হিসাবে পরিচিত। এই ব্যাধিটি কোলন এবং অন্যান্য ক্যান্সারের ঝুঁকি বাড়িয়ে তোলে, বিশেষত 50 বছর বয়সের আগে।
রেক্টাল ক্যান্সারের ঝুঁকি বাড়ায় এমন আরও একটি সিনড্রোম হ’ল ফ্যামিলিয়াল অ্যাডেনোমেটাস পলিপোসিস (familial adenomatous polyposis)। এই ব্যাধি, যে কোলন এবং মলদ্বার আস্তরণের মধ্যে পলিপ সৃষ্টি করতে পারে সাধারণত বিরল। চিকিত্সা না করলে এটি কোলন বা মলদ্বার ক্যান্সারের ঝুঁকি বাড়িয়ে তোলে, বিশেষত 40 বছর বয়সের আগে।
রেকটাল ক্যান্সারের অন্যান্য ঝুঁকি কারণগুলি হ’ল
- বয়স- সাধারণত 50 বছর বয়সের পরে ডায়াগনোসিস হয়, যদিও কম বয়সীদের মধ্যে হার বাড়ছে।
- পারিবারিক ইতিহাস- কলোরেক্টাল ক্যান্সারের (colorectal cancer ) ব্যক্তিগত বা পারিবারিক ইতিহাসও ঝুঁকি বাড়াতে পারে।
- জাতি- আফ্রিকান আমেরিকানরা রেকটাল ক্যান্সারের অন্যান্য জাতিগোষ্ঠীর তুলনায় উচ্চ ঝুঁকিতে রয়েছে।
- বিকিরণ থেরাপি- যদি আপনার পেটের অংশে রেডিয়েশন থেরাপি হয় তবে এটি ঝুঁকি বাড়িয়ে তুলতে পারে।
ঝুঁকি বাড়তে পারে এমন অন্যান্য শর্তগুলির মধ্যে রয়েছে:
- ডিম্বাশয়ের ক্যান্সার
- স্থূলতা
- পলিপস
- প্রদাহজনক পেটের রোগের
- টাইপ 2 ডায়াবেটিস যা ভালভাবে পরিচালিত হয় না
কিছু জীবনযাত্রার কারণগুলি মাঝে মাঝে কলোরেক্টাল ক্যান্সারে (colorectal cancer) ভূমিকা রাখতে পারে:
- খুব কম শাকসবজি এবং অত্যধিক লাল মাংস সহ ডায়েট
- ধূমপান
- অনুশীলনের অভাব
- এক সপ্তাহে তিনটি বেশি অ্যালকোহলযুক্ত পানীয় গ্রহণ করা
রোগ নির্ণয়
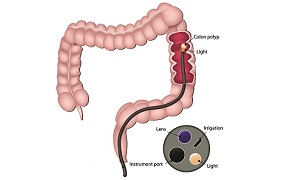
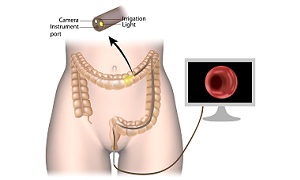
সিগমাইডোস্কোপি (Sigmoidoscopy)
কোলনস্কোপি (Colonoscopy)
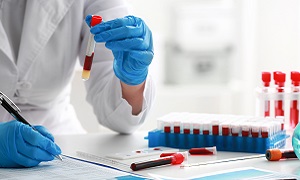
রক্ত পরীক্ষা
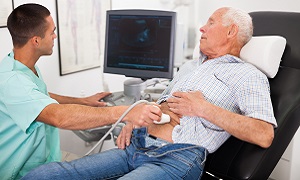
আল্ট্রাসাউন্ড
একবার আপনার ডাক্তার রোগনির্ণয়ের বিষয়টি নিশ্চিত করতে সক্ষম হন, পরবর্তী পদক্ষেপে এটি কতটা ছড়িয়ে পড়েছে তা নির্ধারণে জড়িত হতে চলেছে।
আপনার মলদ্বার এবং তার আশেপাশের অঞ্চলটি পরীক্ষা করতে আপনার ডাক্তার একটি এন্ডোরেক্টাল আল্ট্রাসাউন্ড (endorectal ultrasound) ব্যবহার করতে পারেন। এর জন্য, সোনোগ্রাম (sonogram), এক ধরণের চিত্র তৈরি করতে আপনার ডাক্তারকে আপনার মলদ্বারে একটি ক্ষতপরীক্ষার অস্ত্র (probe) সন্নিবেশিত করা দরকার।
ইমেজিং পরীক্ষা
চিকিত্সা
সার্জারি (Surgery )
মলদ্বারের অভ্যন্তর থেকে খুব ছোট ক্যান্সার সরানো (Removing very small cancers from the inside of the rectum)
খুব ছোট ছোট মলদ্বার ক্যান্সারগুলি মলদ্বারের মাধ্যমে প্রবেশ করা একটি কলোনস্কোপের সাহায্যে বা বিশেষ ধরণের স্কোপগুলির সাহায্যে (specialized type of scope) অপসারণ করা যেতে পারে। ক্যান্সার এবং এর চারপাশের কিছু স্বাস্থ্যকর টিস্যু কেটে ফেলার সুযোগ দিয়ে অস্ত্রোপচারের সরঞ্জামগুলি পাস করা যেতে পারে।
যদি আপনার ক্যান্সার ছোট হয় এবং আশেপাশের কোনও লিম্ফ নোডে ছড়িয়ে পড়ার সম্ভাবনা না থাকে তবে এই পদ্ধতিটি একটি বিকল্প। যদি কোনও ল্যাব বিশ্লেষণ থেকে বোঝা যায় যে আপনার ক্যান্সার কোষগুলি আক্রমণাত্মক বা লিম্ফ নোডগুলিতে ছড়িয়ে পড়ার সম্ভাবনা বেশি করে থাকে তবে সম্ভবত আপনার ডাক্তার অতিরিক্ত শল্য চিকিত্সার পরামর্শ দিবেন।
মলদ্বারের সমস্ত বা অংশ অপসারণ করা (Removing all or part of the rectum)
এটি মলদ্বার খাল (anal canal) থেকে অনেক দূরে থাকা বৃহত রেকটাল ক্যান্সারের জন্য প্রয়োজন হতে পারে। এটি পাশাপাশি যে কোনও টিস্যু এবং লসিকা নোডগুলি অপসারণের সাথে জড়িত। এই পদ্ধতিটি মলদ্বার সংরক্ষণে সহায়তা করতে পারে যাতে বর্জ্য স্বাভাবিকভাবে শরীর ছেড়ে চলে যায়।
এই পদ্ধতিটি কীভাবে সম্পাদন করা হবে তা ক্যান্সারের অবস্থানের উপর নির্ভর করে। যদি আপনার ক্যান্সার মলদ্বারের উপরের অংশকে প্রভাবিত করে তবে মলদ্বারের এই অংশটি সরিয়ে ফেলা হয়, এর পরে কোলনটি বাকী মলদ্বারের সাথে সংযুক্ত থাকে। মলদ্বারের নীচের অংশে ক্যান্সার অবস্থিত থাকলে মলদ্বারের সকলেরও অপসারণের প্রয়োজন হতে পারে। তারপরে কোলন একটি থলি আকারে তৈরি হয় যার পরে এটি মলদ্বারের সাথে সংযুক্ত থাকে।
মলদ্বার এবং পায়ু অপসারণ (Removing the rectum and anus)
যদি আপনার মলদ্বার ক্যান্সার মলদ্বারের কাছাকাছি অবস্থিত থাকে তবে অন্ত্রের গতি নিয়ন্ত্রণকারী পেশীগুলির ক্ষতি না করে ক্যান্সার পুরোপুরি সরিয়ে নেওয়া সম্ভব নয়। এই পরিস্থিতিতে সার্জনরা একটি অপারেশনের সুপারিশ করতে পারেন যা অ্যাবডোমিনোপেরিনিয়াল রিকশন (এপিআর) {abdominoperineal resection (APR)} হিসাবে অভিহিত হয়। এর মধ্যে মলদ্বার, পায়ুর পাশাপাশি কোলনের কিছু অংশ এবং এর কাছের টিস্যু এবং লিম্ফ নোডগুলি অন্তর্ভুক্ত রয়েছে।
সার্জন তারপরে পেটে একটি খোলার সৃষ্টি করে এবং তার সাথে অবশিষ্ট কোলন সংযুক্ত করে। বর্জ্য এই খোলার মাধ্যমে আপনার শরীর ছাড়তে সক্ষম হয় এবং পেটের সাথে সংযুক্ত একটি ব্যাগে জমা হয়।
বিকিরণ থেরাপি (Radiation therapy)
রেডিয়েশন থেরাপিতে ক্যান্সার কোষকে মেরে ফেলার জন্য এক্স-রে এবং প্রোটনগুলির মতো শক্তিশালী শক্তি বীম ব্যবহার করা। রেকটাল ক্যান্সারে ভুগছেন এমন ব্যক্তিদের মধ্যে, রেডিয়েশন থেরাপি কেমোথেরাপির সাথেও সংহত করা যায় কারণ এটি ক্যান্সার কোষগুলি বিকিরণের ফলে ক্ষতিগ্রস্থ হওয়ার সম্ভাবনা আরও বাড়িয়ে তোলে। এটি শল্য চিকিত্সার পরেও ব্যবহার করা যেতে পারে, অবশিষ্ট যে কোনও ক্যান্সার কোষকে হত্যা করতে। এটি ক্যান্সার সঙ্কোচনের জন্য অস্ত্রোপচারের আগেও ব্যবহার করা যেতে পারে, এটি অপসারণকে আরও সহজ করে তোলে।
রেডিয়েশন থেরাপি ব্যথার মতো উপসর্গগুলির থেকেও মুক্তি দিতে সহায়তা করতে পারে।
কেমোথেরাপি (Chemotherapy)
কেমোথেরাপির সাথে ক্যান্সার কোষগুলি ধ্বংস করতে ওষুধ ব্যবহার করা জড়িত। মলদ্বার ক্যান্সারের জন্য, কেমোথেরাপি শল্য চিকিত্সার পরেও পরামর্শ দেওয়া হতে পারে যাতে কোনও ক্যান্সার কোষ যা অবশিষ্ট রয়েছে, তাকে ধ্বংস করা যেতে পারে।
বড় ক্যান্সার সঙ্কুচিত করার জন্য কোনও অপারেশনের আগে কেমোথেরাপিকে রেডিয়েশন থেরাপির সাথেও সংহত করা যায় যাতে অস্ত্রোপচারের মাধ্যমে এটিকে অপসারণ করা সহজ হয়ে যায়।
কেমোথেরাপি রেকটাল ক্যান্সারের উপসর্গগুলি অপসারণের জন্যও ব্যবহার করা যেতে পারে যা সার্জারির মাধ্যমে অপসারণযোগ্য নয়।
লক্ষ্যযুক্ত ড্রাগ থেরাপি (Targeted drug therapy)
লক্ষ্যযুক্ত ড্রাগ চিকিত্সা বলতে ক্যান্সার কোষের মধ্যে বিদ্যমান নির্দিষ্ট অস্বাভাবিকতাগুলিতে মনোনিবেশ করা। যখন এই অস্বাভাবিকতাগুলি অবরুদ্ধ করা হয়, লক্ষ্যযুক্ত ওষুধের চিকিত্সা অন্যান্য ক্যান্সার কোষের মৃত্যুর কারণ হতে পারে।
লক্ষ্যযুক্ত ওষুধ সাধারণত কেমোথেরাপির সাথে মিলিত হয়। সাধারণত, তারা উন্নত রেকটাল ক্যান্সারযুক্ত লোকদের জন্য সংরক্ষিত।
ইমিউনোথেরাপি (Immunotherapy)
ইমিউনোথেরাপি একটি ড্রাগ চিকিত্সা যা ক্যান্সারের সাথে লড়াই করার জন্য আপনার প্রতিরোধ ব্যবস্থা শক্তিশালী করে। আপনার দেহের রোগ প্রতিরোধ ক্ষমতা আপনার ক্যান্সারে আক্রমণ করতে পারে না কারণ ক্যান্সার কোষগুলি প্রোটিন তৈরি করে এবং এগুলি তাদের প্রতিরোধ ক্ষমতা কোষগুলি থেকে আড়াল করে। ইমিউনোথেরাপি সেই প্রক্রিয়াটিতে হস্তক্ষেপ করতে সহায়তা করতে পারে।
ইমিউনোথেরাপি সাধারণত উন্নত রেকটাল ক্যান্সারের জন্য সংরক্ষিত থাকে।
প্রতিরোধ
দিনে কমপক্ষে 30 মিনিটের জন্য ব্যায়াম করা মলদ্বারের ক্যান্সারের ঝুঁকি কমাতে সহায়তা করতে পারে। বিভিন্ন ফলমূল, শাকসবজি, গোটা দানা এবং স্বাস্থ্যকর ওজন বজায় রাখাও সহায়তা করতে পারে।
আপনি যদি ধূমপায়ী হন তবে এটি বন্ধ করা গুরুত্বপূর্ণ। যদি আপনি অ্যালকোহল পান করা পছন্দ করেন তবে এটি পরিমিতভাবে পান করুন। মহিলাদের জন্য, এটি দিনে একটি গ্লাস অতিক্রম করা উচিত নয়, এবং পুরুষদের জন্য, এটি দুটির চেয়ে বেশি হওয়া উচিত নয়।